Che cos'è?
Il Pap test, chiamato anche citologia cervicale o test di Papanicolaou dal nome del suo inventore, è un esame di screening utilizzato per rilevare anomalie cellulari nel collo dell'utero (cervice uterina). Quest’esame, noto anche come striscio vaginale, consente di riconoscere le cellule provenienti dalle lesioni che precedono l’insorgenza di un tumore o da una lesione tumorale già presente. È dunque fondamentale per la prevenzione e per la diagnosi precoce del cancro cervicale.
Come si esegue?
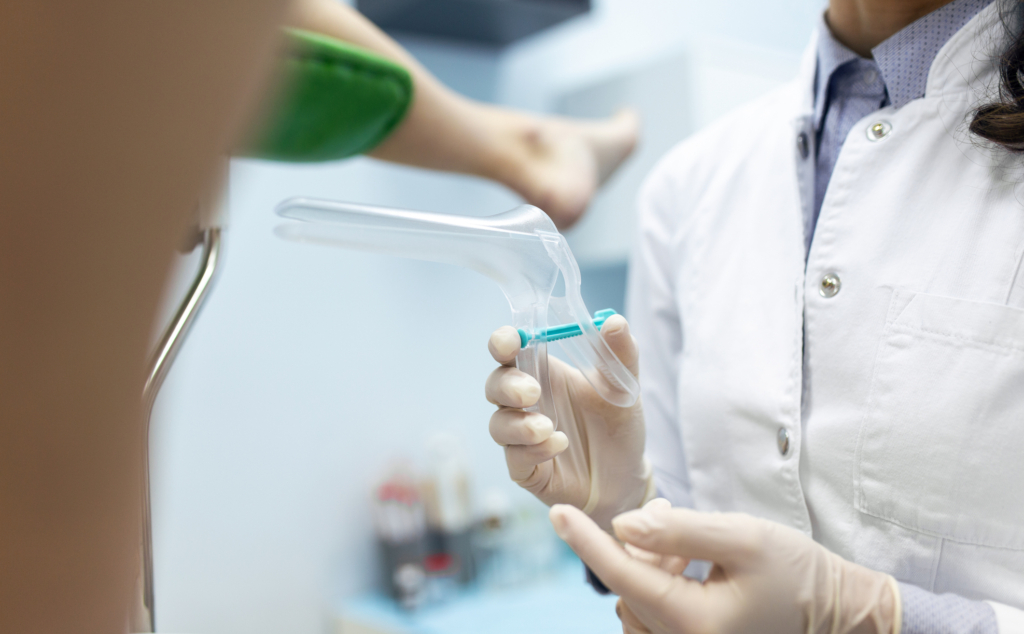
Con il Pap test il canale vaginale viene divaricato dal ginecologo tramite uno strumento, chiamato speculum, per consentire il prelievo di alcune cellule e muco dalla cervice con una spatolina e uno spazzolino conico. L’esame può essere condotto durante una normale visita ginecologica, dura pochi secondi e in genere comporta un fastidio minimo.
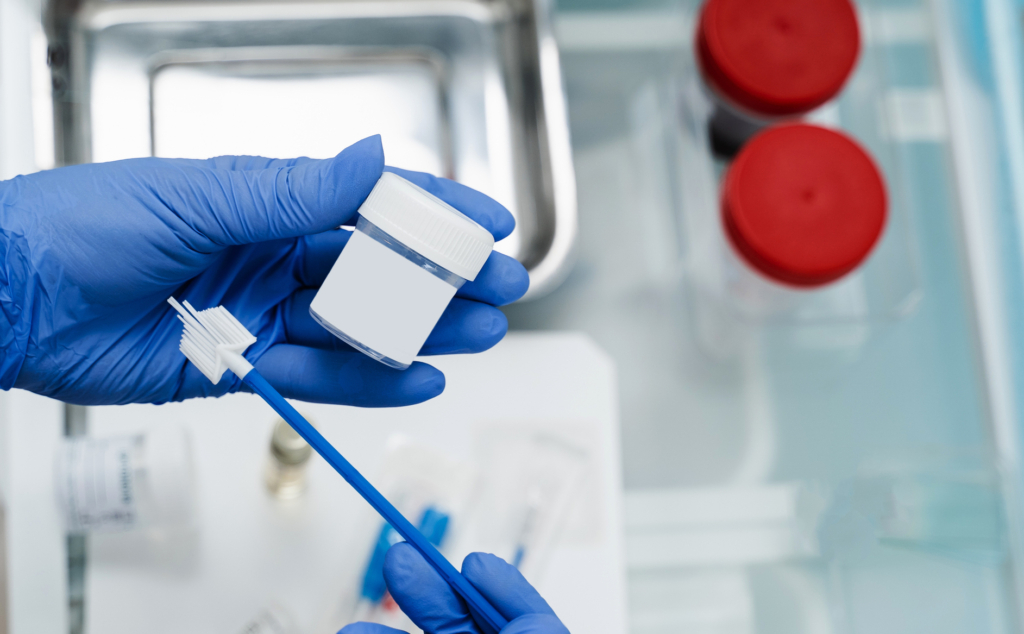
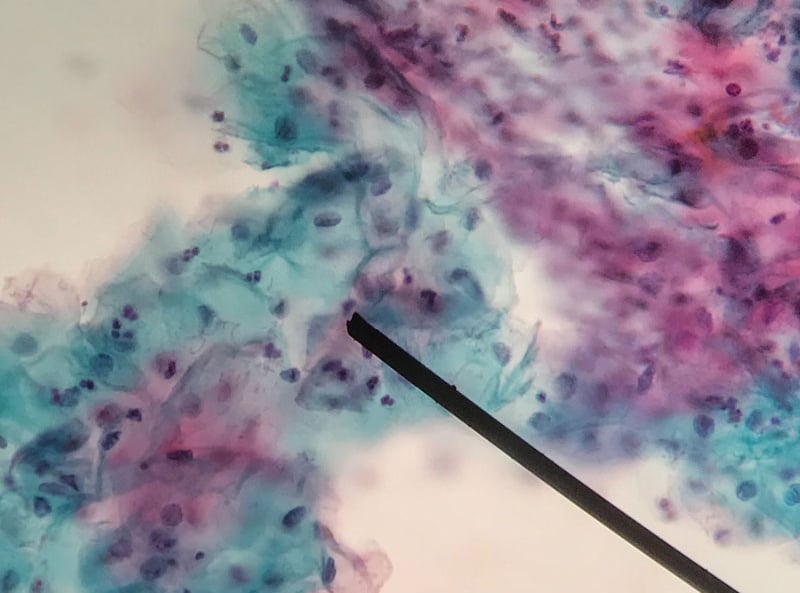
Il materiale prelevato viene strisciato su dei vetrini che, successivamente, il laboratorio colorerà con il metodo messo a punto da Papanicolau. Il Pap test, dunque, è un esame citologico, perché studia – con l’aiuto del microscopio e le colorazione dei vetrini – le caratteristiche delle cellule prelevate dal collo uterino.
Quali esiti potrebbe dare?
L’osservazione potrebbe rilevare anomalie (Pap test positivo) riportate sottoforma di sigle sul referto del Pap test. Nel caso in cui dovessero emergere dei sospetti, viene consigliata la colposcopia.
Se invece non vengono riscontrate anomalie (Pap test negativo), il test può essere ripetuto dopo tre anni secondo le indicazioni dello screening. Se la donna ha avuto precedenti esami positivi, il ginecologo può consigliare una frequenza di controlli diversa.
Scopri i materiali scaricabili:
PAP test o HPV test?
I tumori del collo dell’utero sono in genere asintomatici nelle loro fasi iniziali, anche se possono a volte dare luogo a perdite vaginali o sanguinamento. Ecco perché è importante sottoporsi regolarmente ai test di screening del tumore del collo dell’utero che sono il Pap test e l'HPV-DNA test (test per Papilloma virus). Quali sono le differenze? Quale è meglio effettuare e ogni quanto?
Il test impiegato finora è il Pap Test, offerto ogni 3 anni alle donne di età compresa tra i 25 e i 64 anni. Poiché recenti evidenze scientifiche hanno dimostrato che sopra i 30 anni è più costo-efficace il test per il Papilloma virus (HPV-DNA test) effettuato ogni 5 anni, tutte le Regioni si stanno impegnando per adottare il modello basato proprio sull'HPV Test. Si effettua come un normale Pap test prelevando un campione di cellule dal collo dell’utero, successivamente immerso in un liquido, e analizzato in laboratorio alla ricerca del DNA del Papillomavirus. L’esame deve essere effettuato non prima dei 30 anni ed essere ripetuto con intervalli non inferiori ai 5 anni in caso di negatività.
Ad ogni modo, per le donne di età compresa tra i 25 e i 30, lo screening nazionale prevede comunque l'esecuzione del Pap test.
NOTA BENE: le informazioni in questa pagina non possono sostituire il parere e le spiegazioni del tuo medico.