- 12.941
Nuove diagnosi stimate in Italia
- 7.069
Uomini
- 5.872
Donne
Melanoma: sintomi, cause e terapie
Il melanoma è un tumore maligno della pelle che origina dai melanociti ed è il più pericoloso tra i tumori cutanei per la sua capacità di crescere rapidamente e diffondersi nell’organismo. Può insorgere da un neo preesistente o comparire ex novo sulla cute integra ed è favorito soprattutto dall’esposizione intensa e intermittente ai raggi UV, dalle scottature in età giovane, dall’uso di lettini abbronzanti e da fattori genetici. Il trattamento dipende dallo stadio della malattia e può includere chirurgia, radioterapia nei casi avanzati e immunoterapia, che ha migliorato significativamente la prognosi del melanoma metastatico.
Che cos’è il melanoma
Il melanoma è un tumore maligno della pelle che ha origine dai melanociti, cellule che producono melanine, i pigmenti responsabili della colorazione della pelle, degli occhi e dei capelli. È il tumore cutaneo più pericoloso, anche se meno frequente rispetto ad altri tipi, a causa della sua capacità di crescere rapidamente, invadere i tessuti circostanti e diffondersi in altre aree del corpo (metastasi).
Il melanoma può svilupparsi da un neo preesistente che cambia forma, colore o dimensione, ma nella maggior parte dei casi compare ex novo sulla cute integra. Non esistono melanomi benigni: qualsiasi melanoma è per definizione maligno. Sebbene si manifesti prevalentemente sulla pelle, può insorgere anche in altre sedi, come l’occhio (melanoma uveale) o le mucose di bocca e genitali.
Fattori di rischio e prevenzione
Tra i fattori di rischio principali per il melanoma vi è l’esposizione ai raggi ultravioletti (UV), nello specifico l’esposizione intensa e intermittente (per brevi periodi di tempo) al sole e aver riportato scottature soprattutto prima dei 15-20 anni. Anche l’utilizzo dei lettini abbronzanti costituisce un fattore di rischio.I raggi UV possono danneggiare il DNA delle cellule cutanee, innescando mutazioni che favoriscono lo sviluppo del tumore.
Il melanoma colpisce più frequentemente le aree del corpo esposte al sole, come viso, spalle e dorso, ma può svilupparsi anche in zone non esposte, suggerendo l’influenza di altri fattori, come la predisposizione genetica.
Altri fattori di rischio includono:
- Carnagione chiara, capelli rossi o biondi, lentiggini.
- Presenza di numerosi nei congeniti o di grandi dimensioni.
- Storia familiare o personale di melanoma
La prevenzione si basa su un comportamento responsabile, che comprende:
- Evitare l’esposizione diretta al sole nelle ore più calde (10-16).
- Utilizzare creme solari con filtri UV adeguati al proprio tipo di pelle, applicando la giusta quantità e più volte al giorno. Un individuo adulto dovrebbe applicare circa 30gr di crema (due cucchiai da minestra) ogni 2-3 ore di esposizione al sole.
- Indossare cappelli, vestiti e occhiali da sole.
- Evitare lettini e docce solari.
- Non esporre al sole diretto i neonati sotto i sei mesi, e proteggere bambini e adolescenti sempre con crema ad alto fattore di protezione
- Monitorare periodicamente la pelle e i nei con l’autocontrollo e visite dermatologiche regolari.
- Una dieta ricca di antiossidanti da frutta e verdura e un'adeguata idratazione con acqua sono strategie aggiuntive per mantenere la pelle in salute.
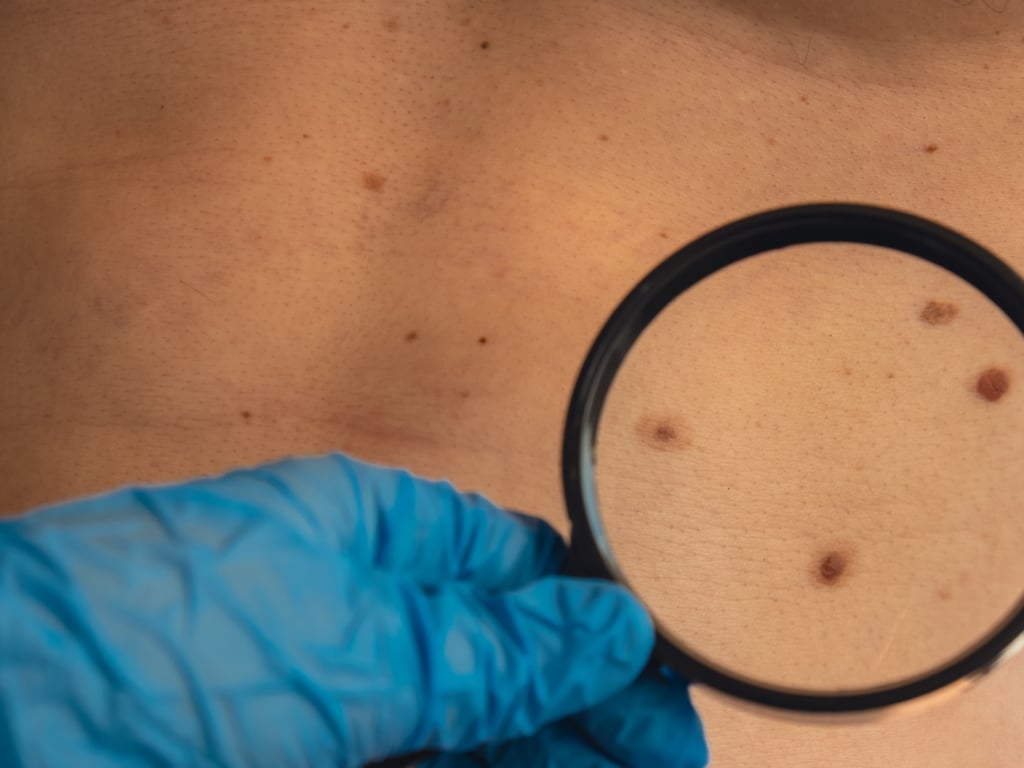
Il melanoma è visibile a occhio nudo: una buona regola di autocontrollo e prevenzione è monitorare i nei secondo la regola ABCDE:
- A: Asimmetria della forma.
- B: Bordi irregolari e molto frastagliati
- C: Colore non uniforme o variabile.
- D: Dimensione superiore ai 6 mm
- E: Evoluzione rapida nel tempo.
Segnali di allarme possono includere sanguinamento, prurito o secchezza di un neo preesistente. Per una diagnosi precoce è fondamentale eseguire controlli dermatologici regolari, soprattutto in presenza di fattori di rischio.
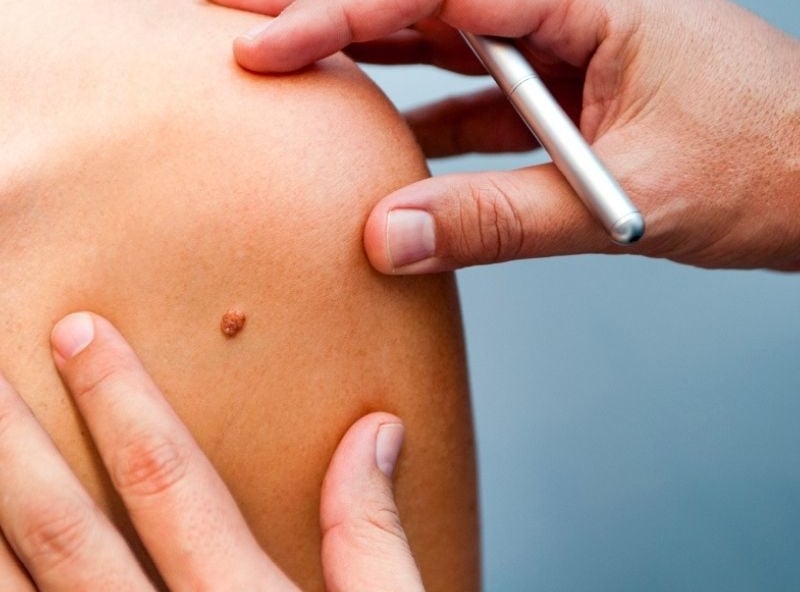
Diagnosi del melanoma
La diagnosi inizia con la valutazione clinica del dermatologo e si completa con una biopsia del tessuto sospetto. I diversi tipi di biopsia includono:
- Escissionale, per rimuovere completamente un piccolo neo.
- Incisionale, per rimuovereuna porzione di un neo grande.
- Shave superficiale, per prelevare solo lo strato superficiale di un neo
- Shave profonda, per rimuovere in profondità un neo sospetto
In caso di melanoma, è fondamentale valutare anche lo stato dei linfonodi sentinella, poiché sono i primi a ricevere eventuali cellule tumorali in migrazione.
La stadiazione del melanoma viene classificata in quattro stadi:
- Stadio 0 (melanoma in situ): confinato all’epidermide.
- Stadio I-II: profondi qualche millimetro, con possibile ulcerazione, ma senza metastasi.
- Stadio III: diffuso ai linfonodi regionali e alla zona intorno al tumore.
- Stadio IV: metastasi a distanza.
La prognosi dipende dallo spessore del tumore: melanomi inferiori a 1 mm e non metastatici sono associati a una sopravvivenza superiore al 90%.
La nostra pelle ha un'importanza vitale
La scelta del trattamento dipende dallo stadio e dalle caratteristiche del tumore.
La rimozione chirurgica è la terapia principale. L’intervento consiste nell’asportare il melanoma e una porzione di tessuto circostante per prevenire la diffusione. Nei casi più avanzati, è necessaria la rimozione dei linfonodi sentinella coinvolti, un intervento più invasivo che può causare complicanze come il linfedema.
La radioterapia viene utilizzata per melanomi in metastasi o inoperabili. Agisce mediante radiazioni ionizzanti che distruggono le cellule tumorali e riducono il volume del tumore. Gli effetti collaterali possono includere stanchezza, nausea e irritazione cutanea. In passato si utilizzava anche la chemioterapia per trattare le forme metastatiche, ma oggi viene usata sempre meno a vantaggio di trattamenti immunoterapici, molto più efficaci.
L’immunoterapia ha rivoluzionato il trattamento del melanoma metastatico, modulando la risposta immunitaria contro il tumore.
Il farmaco pionieristico ipilimumab, approvato nel 2011, ha prolungato significativamente la sopravvivenza dei pazienti. Le combinazioni più recenti, come ipilimumab e nivolumab, permettono alla metà dei pazienti di essere ancora vivi a 10 anni dalla diagnosi di malattia metastatica.
Questa strategia ha trasformato il melanoma metastatico in una malattia cronica per molti pazienti.
Quanto è diffuso in Italia
Nel 2024 sono stimate circa 12.941 nuove diagnosi di melanoma della cute (7.069 tra gli uomini e 5.872 tra le donne). Nel 2022 i decessi stimati sono stati 2.500 (1.500 uomini e 1.000 donne). Il tasso di sopravvivenza netta a 5 anni dalla diagnosi è dell’88% tra gli uomini e 91% tra le donne, con una probabilità di vivere ulteriori 4 anni condizionata ad aver superato il primo anno dopo la diagnosi pari al 91% per gli uomini e 93% per le donne. Sono 221.000 le persone viventi in Italia dopo una diagnosi di melanoma della cute.
[Dati AIOM - Associazione Italiana Oncologia Medica pubblicati in “I numeri del cancro in Italia - 2024”]
5 domande e risposte sul melanoma
Cambiamenti di forma, colore o dimensione di un neo preesistente, comparsa di un nuovo neo in rapida evoluzione, oltre a sintomi come sanguinamento o prurito.
No, può svilupparsi anche in altre sedi, come occhi e mucose boccali e genitali.
Evitando l’esposizione ai raggi UV e le scottature soprattutto nei primi 20 anni di vita, utilizzando protezioni solari e monitorando i nei e i cambiamenti della pelle.
Sì, soprattutto se diagnosticato precocemente. I melanomi sottili (meno di 1 mm) hanno una prognosi molto favorevole.
L’immunoterapia ha migliorato significativamente la sopravvivenza nei casi di melanoma metastatico, rendendolo in molti casi una malattia cronica.
NOTA BENE: Le informazioni contenute in questa pagina non sostituiscono il parere e le spiegazioni del tuo medico.
