- 8.652
Nuove diagnosi di tumore del corpo dell’utero in Italia nel 2024
- 5,5%
di tutti i tumori femminili
- 79%
sopravvivenza netta a 5 anni
Tumore del corpo dell'utero: sintomi, cause e terapie
Il tumore dell’utero più comune, noto anche come carcinoma endometriale, è una forma
di cancro che interessa la mucosa dell’utero (ossia l’endometrio) . Si tratta di uno dei tumori ginecologici più comuni e, sebbene si manifesti più spesso su donne in post-menopausa, può colpire anche le donne più giovani . Occorre però specificare che esistono altri tipi di tumore dell’utero: la forma più comune è quello dell’endometrio che colpisce il corpo dell’utero, seguito dal tumore alla cervice uterina (collo dell’utero), mentre la forma più rara è il sarcoma.
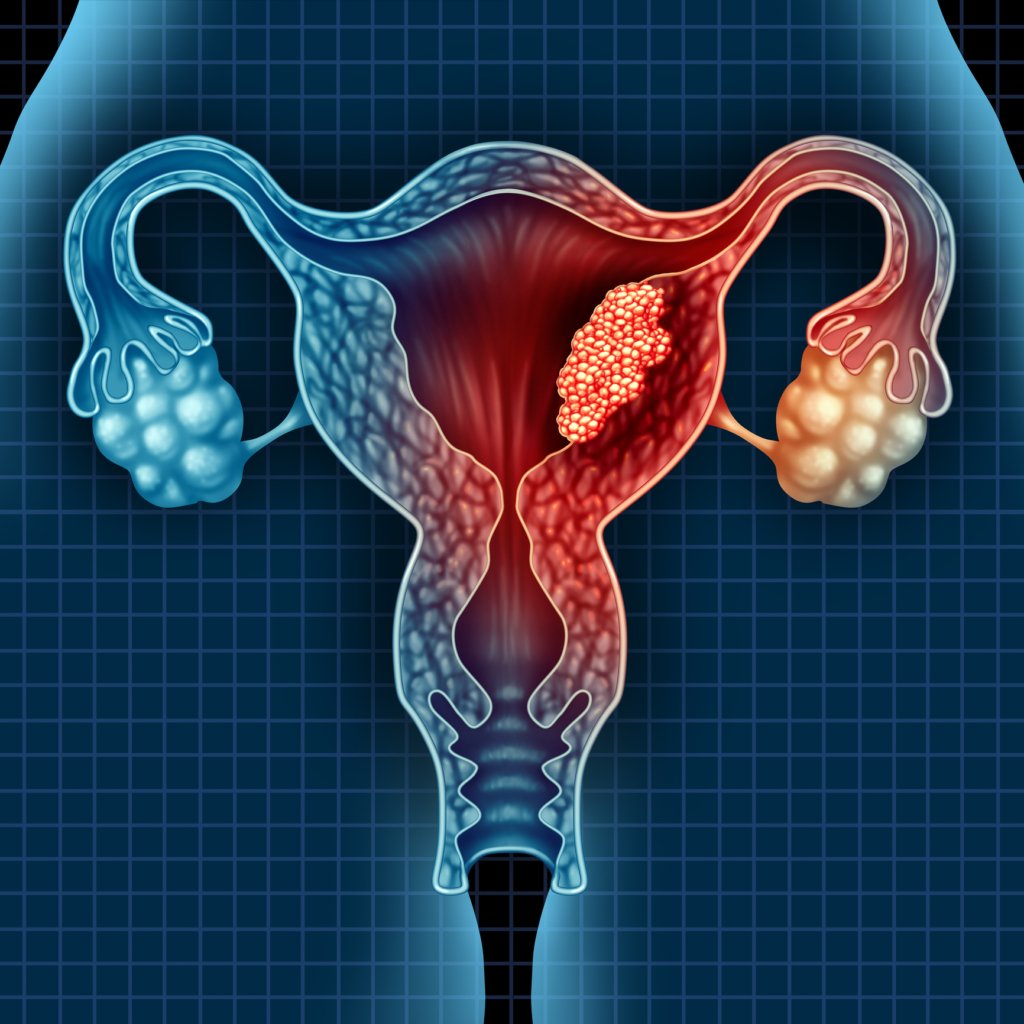
I tumori del corpo dell'utero colpiscono la parte superiore dell’organo, in cui trova alloggio il feto durante la gravidanza. Questa porzione dell’utero è costituita da due strati principali: una mucosa che riveste internamente l’organo (endometrio), che comprende cellule epiteliali e ghiandolari su una base di tessuto connettivo, e uno strato esterno (miometrio) composto da cellule muscolari, la cui contrazione è fondamentale ai fini dell’espulsione del neonato al momento del parto.
I tumori del corpo dell’utero più diffusi hanno origine nell’endometrio: corrispondono all’incirca all’80% delle nuove diagnosi e riguardano quasi sempre donne in menopausa (tra i 50 e i 70 anni). In questi casi si è molto spesso di fronte a un adenocarcinoma, cioè a una malattia che colpisce il tessuto ghiandolare. In casi meno frequenti, può presentarsi invece un carcinoma stromale, ovvero un tumore che origina dal tessuto connettivo.
I sarcomi uterini sono invece neoplasie più rare ed eterogenee: hanno origine dallo strato più esterno del corpo uterino, composto da cellule muscolari (come ad esempio i leiomiosarcomi, che comprendono circa il 2% di tutti i tumori del corpo dell’utero), o dal tessuto connettivo dell’endometrio (come per i sarcomi endometriali stromali, che rappresentano l'1% dei tumori uterini).
Esistono inoltre forme che presentano caratteristiche miste tra adenocarcinomi e sarcomi, definite carcinosarcomi uterini.
La classificazione dei tumori del corpo dell’utero segue in genere le seguenti categorie:
- primo stadio: la massa è limitata al corpo dell’utero;
- secondo stadio: la neoplasia è arrivata alla cervice uterina, ma rimane ancora confinata all’utero;
- terzo stadio: il tumore ha invaso altre aree della pelvi;
- quarto stadio: la malattia ha dato origine a metastasi nell’addome e in alcuni casi in organi distanti (ad esempio polmoni e ossa).
I sintomi e la diagnosi
Segno tipico e più importante del tumore del corpo dell’utero è il sanguinamento vaginale: può essere post-coitale, o intermestruale o del tutto inaspettato (come in menopausa). La presenza di secrezioni vaginali anomale può essere un altro sintomo. Se la malattia è in fase avanzata, il sanguinamento può essere accompagnato da un dolore pelvico che può arrivare a riguardare anche schiena e gambe e alla perdita di peso (non ascrivibile a regimi dimagranti).
La diagnosi del tumore del corpo dell’utero avviene a opera del ginecologo. L’ecografia transvaginale è il primo esame a cui viene sottoposta la paziente, seguita eventualmente da un’isteroscopia: questa permette al ginecologo di visualizzare la cavità dell’utero attraverso una piccola videocamera posta all’apice dello strumento (isteroscopio) e nel caso procedere al prelievo del tessuto per poter effettuare una biopsia.
Una volta completata la diagnosi in loco, il ricorso alla diagnostica per immagini (Tac, risonanza magnetica, Pet) è necessario per valutare l’eventuale diffusione della malattia ai linfonodi o ad altri organi.

Per combattere i tumori femminili la ricerca ha bisogno di te
Cure e trattamenti
Il trattamento di un tumore del corpo dell’utero dipende dalla tipologia e dallo stadio a cui viene diagnosticato. Tre sono comunque i possibili approcci: chirurgico, farmacologico e radioterapico, talvolta in associazione. L’isterectomia, ossia la rimozione dell’utero attraverso incisione sulla parete addominale (in laparoscopia o laparotomia) o passando dalla vagina, rappresenta l’opzione terapeutica adottata con maggiore frequenza.
Nei casi in cui la malattia sia a uno stadio più avanzato, può rendersi necessaria anche l’asportazione delle ovaie e delle tube di Falloppio.
L’intervento chirurgico può essere seguito dalla radioterapia, che in questo caso può essere anche interna. La cosiddetta brachiterapia prevede infatti l’inserimento nella vagina, attraverso uno specifico applicatore, di una sorgente radioattiva che emetta le radiazioni necessarie. Meno utilizzata è la chemioterapia, che trova spazio (solitamente in combinazione con la radioterapia) nelle forme più avanzate e infiltranti dei tumori dell’endometrio, o nei tumori che colpiscono il miometrio. In ambito farmacologico - nei casi in cui dall’analisi istologica sia emerso che il tumore presenti particolari recettori per gli estrogeni o per i progestinici - è possibile fare ricorso anche all’ormonoterapia, somministrando sostanze in grado di bloccare l’attività ormonale, considerata uno dei fattori di crescita della malattia. In altri casi, soprattutto per trattamenti di seconda linea o qualora l’analisi istologica abbia evidenziato una condizione di cosiddetta “instabilità microsatellitare”, è possibile abbinare la chemioterapia a farmaci immunoterapici, recentemente approvati per questo utilizzo in Italia.
Prevenzione
A differenza di quanto accade per il tumore della cervice uterina, in questo caso non esistono strumenti di prevenzione specifici come la vaccinazione o lo screening di popolazione. Tuttavia, è possibile diagnosticare i tumori del corpo dell’utero anche precocemente attraverso visite ginecologiche regolari che comprendano un’ecografia transvaginale, e il riconoscimento tempestivo di eventuali sintomi. Esistono inoltre fattori di rischio su cui porre attenzione, alcuni dei quali legati a stili di vita modificabili.
L’età rappresenta sicuramente il primo fattore di rischio per la malattia: le diagnosi di tumore del corpo dell’utero sono infatti molto rare in donne sotto i 50 anni. Altri fattori di rischio noti includono diabete di tipo 2, sovrappeso e obesità. Questa associazione nasce dal fatto che il tessuto adiposo è a tutti gli effetti un “organo” secernente ormoni, tra cui gli estrogeni: livelli elevati di estrogeni (o livelli bassi di progesterone) sono proprio uno dei fattori predisponenti per i tumori del corpo dell’utero.
Tra i fattori di rischio si trovano anche menarca precoce, menopausa tardiva, mancanza di gravidanze, sindrome dell’ovaio policistico.
L'assunzione di terapie ormonali sostitutive a base di soli estrogeni (usate per esempio all’insorgenza della menopausa) può aumentare il rischio. Al contrario, l’assunzione di estrogeni combinata a progesterone, come nel caso della pillola anticoncezionale, non sembra aumentare il rischio di contrarre un tumore all’utero e anzi sembrerebbe avere un’azione protettiva.
Quanto è diffuso in Italia
Nel 2024 sono stimate 8.652 nuove diagnosi di tumore del corpo dell’utero. Si tratta del 5,5% di tutti i tumori femminili, e nella fascia di età 50-69 anni rappresenta la terza neoplasia più frequente nelle donne. Nel 2022 i decessi stimati sono 2.500. Il tasso di sopravvivenza netta a 5 anni dalla diagnosi è del 79%, e per chi supera il primo anno la probabilità di sopravvivenza a ulteriori 4 anni sale all’86%. Sono 133.300 le donne viventi in Italia dopo una diagnosi di tumore del corpo dell’utero.
[Dati AIOM - Associazione Italiana Oncologia Medica pubblicati in “I numeri del cancro in Italia - 2024”]
Le 5 domande più frequenti sul tumore del corpo dell'utero
No, si tratta di due tumori diversi. Il tumore del corpo dell’utero si sviluppa nella porzione apicale dell’organo (quello che ospita un’eventuale gravidanza). Il tumore della cervice uterina, invece, colpisce la parte inferiore dell’organo, quella che mette in contatto utero e vagina. Le due malattie hanno cause e modalità diagnostiche e terapeutiche differenti.
No, a differenza del tumore del collo dell’utero, i tumori del corpo dell’utero non sono causati dall’HPV. I loro fattori di rischio principali sono rappresentati da squilibri ormonali, obesità, età avanzata.
No, il Pap test serve a rilevare anomalie a livello del collo dell’utero, non delle altre parti dell’organo. Per verificare la presenza di un tumore del corpo dell’utero sono necessari esami come ecografia transvaginale e isteroscopia.
Non sempre. Nei casi a stadio iniziale e a basso rischio, la sola chirurgia può essere sufficiente. Tuttavia, quando il tumore presenta caratteristiche più aggressive o si trova in uno stadio intermedio o avanzato, può essere necessario ricorrere a radioterapia, chemioterapia o ormonoterapia.
Non esiste una prevenzione specifica, ma uno stile di vita sano può ridurre il rischio: mantenere un peso corporeo adeguato, seguire una dieta equilibrata, fare attività fisica regolare ed evitare terapie ormonali non controllate. Nelle donne con familiarità o sindromi genetiche predisponenti, può essere indicato un monitoraggio più attento.
